
近日,中国科学技术大学王育才/李敏团队在《Nature Biomedical Engineering》在线发表研究论文,提出了一种基于活体筛选优化的低免疫原性LNPs递送PD-L1 mRNA的策略,实现了体内直接生成tol-APCs。研究团队利用实验设计(DOE),系统筛选LNPs的N/P比及脂质组成,并通过活体筛选评估免疫原性,最终筛选出既能高效转染APCs、又不诱导免疫激活的最优LNPs配方。优化后的LNPs可在体内精准递送PD-L1 mRNA,使APCs高效表达PD-L1,同时避免炎症信号激活。在类风湿性关节炎和溃疡性结肠炎模型中,该策略能够选择性抑制致病T细胞,同时促进Treg扩增,突破了mRNA技术在免疫调控中的应用局限,开辟了“体内耐受性免疫细胞工程”新方向(图1)。
相比于传统mRNA递送系统(如COVID-19疫苗所用的LNPs),本研究优化的低免疫原性LNPs能够精准靶向APCs,避免其表面共刺激分子(CD80/CD86/CD40)的异常上调,减少炎症反应,同时保证mRNA的高效表达。这一策略不仅为mRNA技术在自身免疫疾病治疗领域提供了新的可能,也为“体内耐受性免疫细胞工程”奠定了基础。
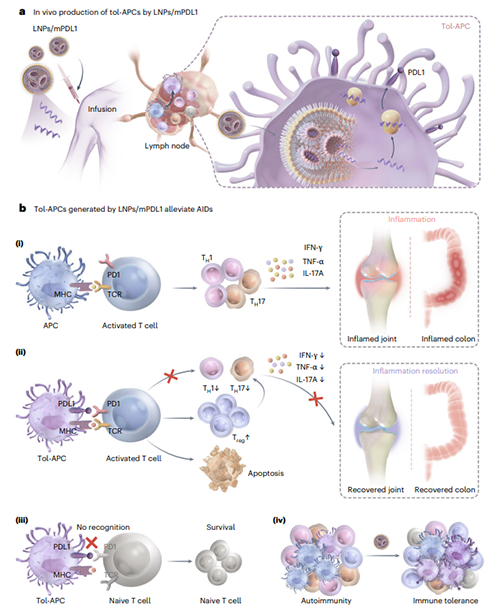
图1. 低免疫原性递送mRNA生成tol-APCs用于自身免疫性疾病治疗。
低免疫原性LNPs的定向设计与优化
传统mRNA递送系统(如COVID-19疫苗使用的LNPs)通过激活APCs表面的共刺激分子(CD80/CD86/CD40)介导强效免疫应答,但这与自身免疫病治疗所需的免疫抑制目标相矛盾。为解决这一问题,研究团队采用实验设计(DOE)系统调整LNPs的四种组分(SM-102、DSPC、DMG-PEG2000、胆固醇)的摩尔比例与N/P比,构建LNPs库。通过Taguchi正交实验优化,并通过两轮筛选,确定了具有低免疫原性、高表达效率的LNP配方。该配方显著降低APC表面共刺激分子CD80/CD86/CD40的表达水平,同时保持转染效率稳定。使用该配方LNPs封装编码PDL1的mRNA(LNPs/mPDL1),并经小鼠皮下注射后,淋巴结CD11c+和CD11b+细胞PDL1表达显著升高,说明了tol-APCs的成功生成,而骨髓中未检测到tol-APCs生成,且LNPs/mPDL1对非APC的免疫细胞影响极小,表明经优化的LNPs成功实现低免疫原性递送PDL1 mRNA至APCs,实现tol-APCs的在体生成(图2)。

图2. LNP优化策略以实现低免疫原性递送mRNA。
1. 从体外到体内的tol-APCs生成与功能验证
体外模型中,DC2.4(树突状细胞系)和RAW264.7(巨噬细胞系)经LNPs/mPDL1处理后,表面PDL1蛋白表达量显著提升2-3倍,证实其向tol-APCs的转化能力。而在体内模型中,LNPs优先靶向淋巴结和脾脏中的CD11c+/CD11b+ APC细胞,表面PDL1阳性率显著提高,而非APC细胞几乎无表达。此外,研究团队发现,LNPs/mPDL1处理后,tol-APCs的在体生成可维持4天左右,保证了其生成的有效性与可调控性(图3)。
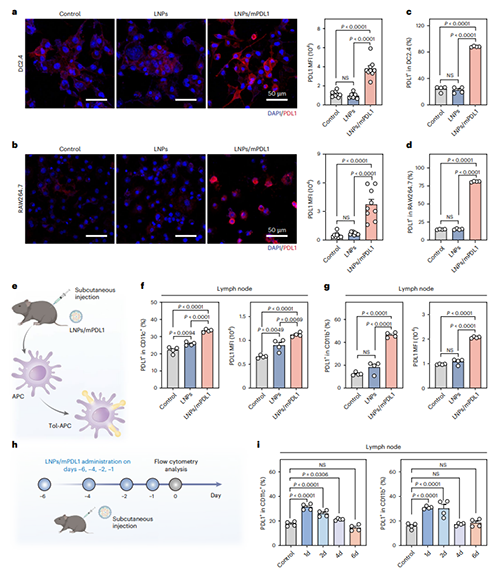
图3. LNP/mPDL1诱导生成tol-APCs。
研究团队随后对生成的tol-APCs功能进行验证。PD1在活化的T细胞中通常呈现高表达,而在初始T细胞中表达水平较低,其在防止T细胞过度活化和促进免疫耐受中发挥关键作用。研究团队使用CD3/CD28激动性抗体(αCD3/CD28)刺激T细胞高表达PD1,来模拟活化的T细胞状态,并与LNPs/mPDL1体外诱导生成的tol-APCs共培养;流式细胞术结果显示tol-APCs显著促进活化T细胞的凋亡,而对未活化T细胞无影响,提示其通过PDL1/PD1通路选择性抑制活化T细胞。类似地,tol-APCs与T细胞共培养48小时后,流式细胞检测到活化CD4+ 和CD8+ T细胞的增殖均显著降低(图4)。
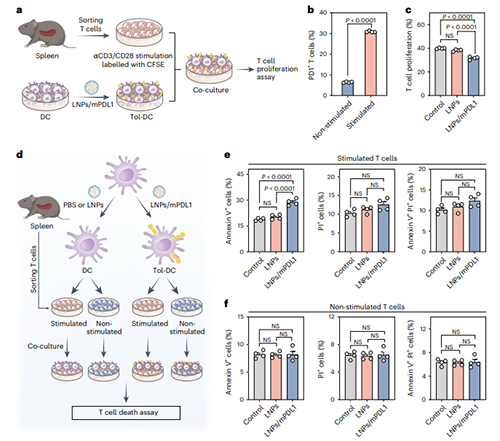
图4. LNP/mPDL1生成的tol-APCs在体外减少活化T细胞增殖并诱导其凋亡。
此外,该研究通过过继细胞转输实验探究了LNPs/mPDL1诱导的体内tol-APCs对活化T细胞抑制作用的选择性。分离Balb/c小鼠脾脏T细胞并对部分T细胞刺激活化,将活化/未活化T细胞按1:1比例混合后过继转移到LNPs/mPDL1处理后BALB/c裸鼠体内(最小化宿主免疫系统的影响)。流式细胞术结果证实了受体小鼠体内成功生成耐受性DCs,同时与对照组相比,LNPs/mPDL1处理组活化T细胞比例显著减少,T细胞中活化T细胞/非活化T细胞的比值也显著降低。LNPs/mPDL1在体内选择性减少CD4+ 和CD8+ 活化T细胞比例的同时,也增加了非活化T细胞的比例。这些结果表明,皮下注射的LNPs/mPDL1能够选择性地清除过度活化的T细胞,同时对静息T细胞影响极小,凸显了该方法的特异性与治疗的安全性(图5)。
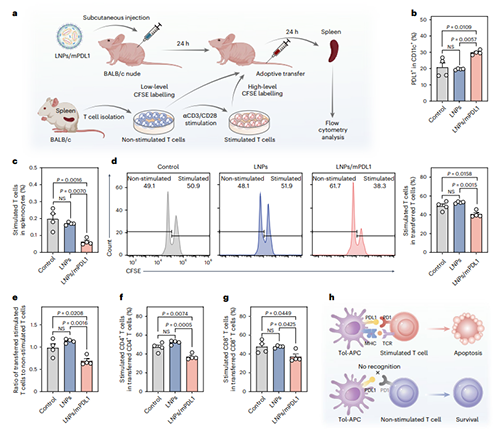
图5. tol-APCs选择性减少体内活化T细胞。
2. 媲美临床药物诱导免疫抑制的效果
随后,研究团队构建了疾病模型来验证LNPs/mPDL1对自身免疫病模型的治疗效果。在Ⅱ型胶原免疫诱导的类风湿性关节炎(RA)模型中,DBA/1小鼠经LNPs/mPDL1治疗后,关节肿胀评分显著降低,且软骨损伤程度接近正常水平(通过番红固绿染色评估)。滑膜组织免疫组化分析显示,IFN-γ和TNF-α的表达量水平降低,CD4+ 和CD8+ T细胞浸润减少,而Tregs比例增加。值得注意的是,治疗组的关节炎症评分与TNF-α抑制剂依那西普相当,证实LNPs/mPDL1有效缓解RA症状(图6)。

图6. LNP/mPDL1体内生成的tol-APCs抑制RA进展。
研究团队随后对LNPs/mPDL1在另一自身免疫疾病——溃疡性结肠炎(UC)模型的治疗效果进行了评估。C57BL/6小鼠经DSS诱导后出现严重结肠缩短(平均长度5.6 cm)和黏膜损伤。LNPs/mPDL1治疗组结肠长度恢复至正常水平(6.6 cm),且黏膜结构完整,隐窝破坏显著缓解,且其治疗效果与环孢素相当。同时LNPs/mPDL1治疗显著减少肠道炎症部位的CD4+ 和CD8+ T细胞浸润,增加了Treg数量,并降低TNF-α水平;此外,研究团队还发现,LNPs/mPDL1显著降低了肠系膜、腹股沟淋巴结、脾脏和血液中的效应T细胞(图7)。
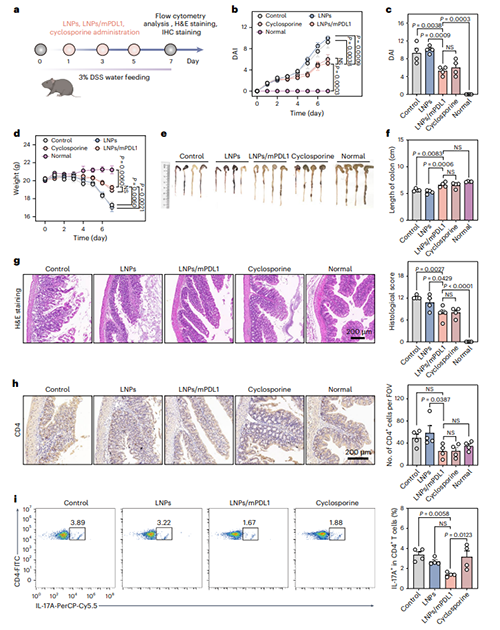
图7. 体内生成的tol-APCs在UC小鼠模型中发挥治疗作用。
该团队通过优化LNPs的N/P比与脂质组成,显著降低载体免疫原性,使APCs特异性高表达PD-L1而不引发炎症反应,从而精准抑制致病性T细胞活性并扩增Treg。在RA和UC模型中,其疗效优于临床标准药物依那西普与环孢素,且单次治疗成本不足传统体外细胞疗法的1%,兼具高效性与经济性。研究突破传统疗法的三大局限:无需体外操作,皮下注射直接靶向APCs;广谱适应,非抗原特异性模式适用于病因不明的自身免疫病(如UC),而加载特定抗原可拓展至多发性硬化症等疾病;平台化扩展,未来可整合CTLA-4等共抑制分子或趋化受体增强疗效,或通过肝靶向递送诱导移植免疫耐受。此项成果以“体内细胞编程”理念,为自身免疫病、器官移植及蛋白替代疗法提供全新范式,推动个体化医疗向精准免疫重塑迈进。
中国科学技术大学刘洋博士、刘潜博士、博士生张宝文为该论文共同第一作者,中国科学技术大学王育才教授、李敏副教授为本文共同通讯作者;团队其他成员及合作者也为本研究做出了重要贡献。
原文链接:https://www.nature.com/articles/s41551-025-01373-0
